Gezichtsveldonderzoek (GVO)

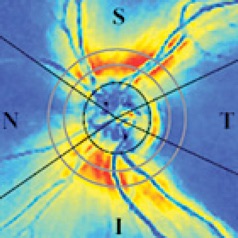

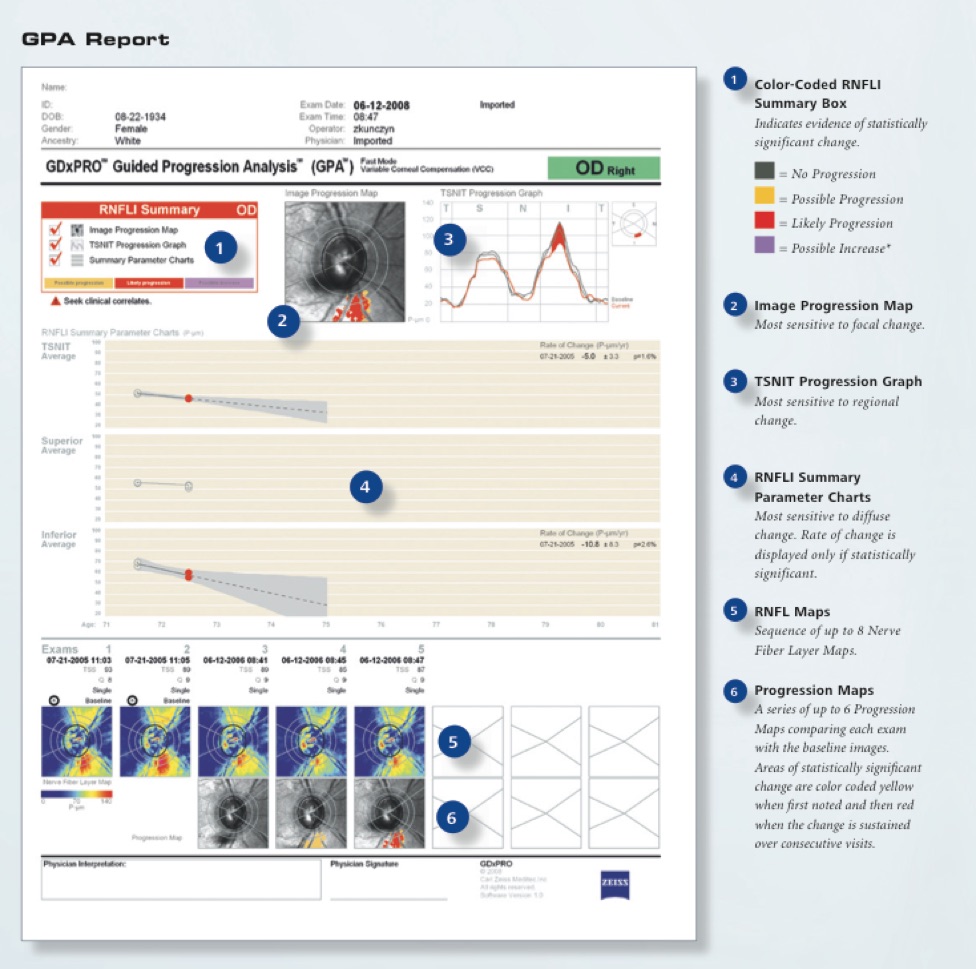
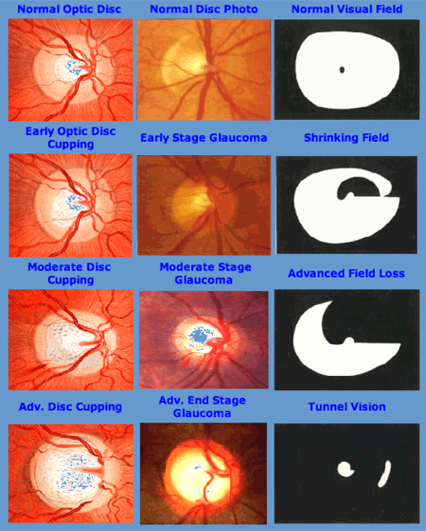
Total Nerve Fiber Loss
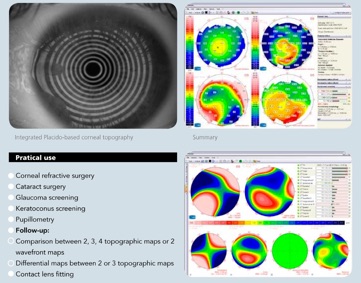
GDxPro onderzoek
Zeiss GDxPro
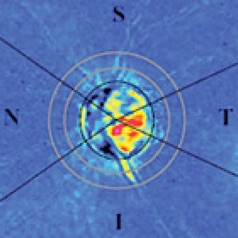
Normal Nerve Fiber Layer
Partial Nerve Fiber Loss
Ernstig glaucoom
De Lairessestraat 59 1071 NT Amsterdam 020-679 71 55 omca@me.com www.omca.nl
Glaucoom is een “stealth’’ aandoening, onzichtbaar en heimelijk
De eindtoestand van glaucoom is blindheid. Indien bijtijds opgespoord - maar dat is lastiger dan het lijkt - en behandeld kan het onstaan van blindheid worden vertraagd of zelfs voorkomen.
Glaucoom geeft pas heel laat klachten. Iedereen kan het hebben, ongeacht hoe goed hij of zij ziet.
Een normale oogdruk en gezichtsveld zegt niets. Er kan dan toch glaucoom bestaan (pre-perimetrisch glaucoom).
Alleen een volledig oogheelkundig onderzoek inclusief gezichtsveldonderzoek, hoornvliesdiktemeting (pachymetrie) en analyse van de zenuwvezelaag (GDX of OCT) kan glaucoom in een vroege fase opsporen.
Glaucoom is goed behandelbaar met oogdruppels, laser of operatie. Het wordt echter vaak veel te laat ontdekt omdat het heel laat klachten geeft.

We worden gefopt door ons brein. De perceptie van de wereld zoals wij die waarnemen is geen objectief beeld maar een door ons brein gecorrigeerde en verfraaide versie van de buitenwereld. Daarom is het vaak lastig afwijkingen op te sporen. Googelaars maken daar graag gebruik van. Je ziet wat je verwacht te zien.
Een goed voorbeeld is getuigenonderzoek, iedereen heeft iets anders ervaren en gezien bij dezelfde gebeurtenis. Het is daarom vaak niet eenvoudig erachter te komen wat er nu echt is voorgevallen bij strafrechtelijk onderzoek.
Het mechanisme dat bij glaucoom leidt tot de aantasting van de oogzenuw, is nog steeds niet tot in alle details bekend.
Wel zijn er veel factoren bekend die de kans op optreden van glaucoom aanzienlijk verhogen, de risicofactoren:
Verhoogde oogdruk
Dit is veruit de belangrijkste risicofactor. Een statistisch normale oogdruk ligt tussen de 11 en 21 mmHg. Hoe hoger de oogdruk, hoe groter de kans op glaucoom.
Glaucoom in de familie
Als glaucoom voorkomt bij iemands naaste (1e en 2e graads-) familieleden, is de kans op glaucoom 10 maal hoger dan voor iemand zonder glaucoom in de familie.
Hoge leeftijd
Op hoge leeftijd komt glaucoom veel vaker voor (4% van de mensen ouder dan 80 jaar heeft glaucoom).
Sterke bij- of verziendheid
Hierbij komt vaker glaucoom voor.
Mensen met een donkere huidskleur
Bij hen komt vaker glaucoom voor en het verloop is vaak agressiever.
Afwijkingen van de bloedvaten in het oog
Dit kan aanleiding zijn tot het onstaan van vasculair glaucoom.
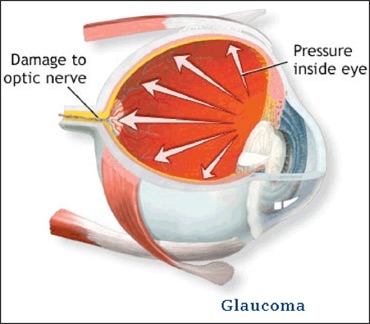
Glaucoom is een oogziekte waarbij de zenuwvezels van de oogzenuw geleidelijk aan verloren gaan. Deze zenuwvezels verbinden het netvlies met de hersenen.
Door het verloren gaan van de zenuwvezels ontstaan blinde vlekken.
Deze worden veroorzaakt defecten in het gezichtsveld.
Iedereen ouder dan 40 jaar zou op glaucoom moeten worden gescreend. Op dit moment onstaat er enorm veel onnodige schade aan het gezichtsvermogen door glaucoom. Helaas zijn de meeste overheden niet van zins een dergelijk screeningsprogramma te gaan opzetten, waarschijnlijk op basis van kostenreductie.
Als bij het onderzoek alleen de oogdruk wordt gemeten, worden lang niet alle glaucoompatiënten ontdekt. Zoals uit de lijst van risicofactoren al blijkt, spelen er bij glaucoom veel meer factoren dan de oogdruk alleen.
Daarom moet er naast het meten van de oogdruk ook naar de oogzenuw gekeken worden en een onderzoek met een Nerve Fiber Analyzer en een gezichtsveldonderzoek worden verricht.
Als er na dit onderzoek een verdenking is op glaucoom, bepaalt de oogarts samen met de patiënt of en hoe de patiënt behandeld wordt. Een glaucoompatiënt dient levenslang gecontroleerd te worden.

Risicofactoren die de kans op het krijgen van glaucoom vergroten
Meer dan 50% van de mensen met glaucoom worden te laat ontdekt
GDxPro onderzoek
Non-Contact tonometer
SIRIUS Pachymetrie / Corneatopgrafie
Onderzoek bij glaucoom
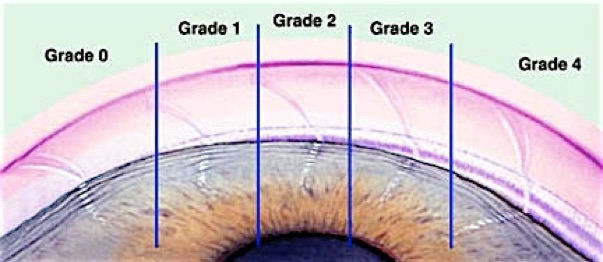
Gonioscopie - onderzoek van de kamerhoek
Fundoscopie en andere onderzoeken
Soorten glaucoom
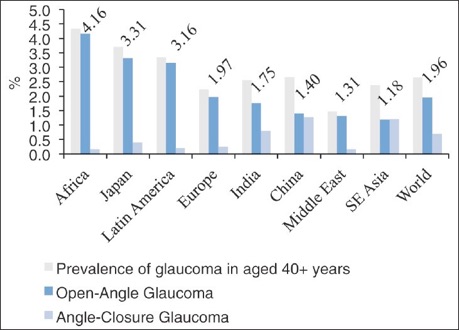
Glaucoom komt veel voor; 1.5% van de Nederlanders ouder dan 40 jaar heeft glaucoom. Glaucoom wordt ingedeeld in primair en secundair glaucoom. Primair glaucoom wil zeggen dat het glaucoom een op zichzelf staande ziekte is. Secundair glaucoom ontstaat als verschijnsel bij een andere (oog) ziekte of ten gevolge van het gebruik van bepaalde medicijnen of oogdruppels.
Het primair glaucoom wordt weer onderverdeeld in open kamerhoekglaucoom, afgesloten kamerhoek glaucoom en congenitaal (aangeboren) glaucoom.
Van de primaire glaucomen komt het open kamerhoek glaucoom het meeste voor.
We kennen hierbij
-
1)het hoge druk glaucoom en
-
2)het normale druk glaucoom.
Bij het hoge druk glaucoom raakt het afvoersysteem van het oog verstopt.
Hierdoor stijgt de oogdruk en raakt uiteindelijk de oogzenuw beschadigd waardoor gezichtsvelduitval optreedt.
Bij het normale druk glaucoom spelen andere risico factoren, zoals de doorbloeding van de vaten, waarschijnlijk een grotere rol dan de oogdruk die niet verhoogd is. Ook deze vorm leidt tot beschadiging van de oogzenuw en gezichtsveldverlies.
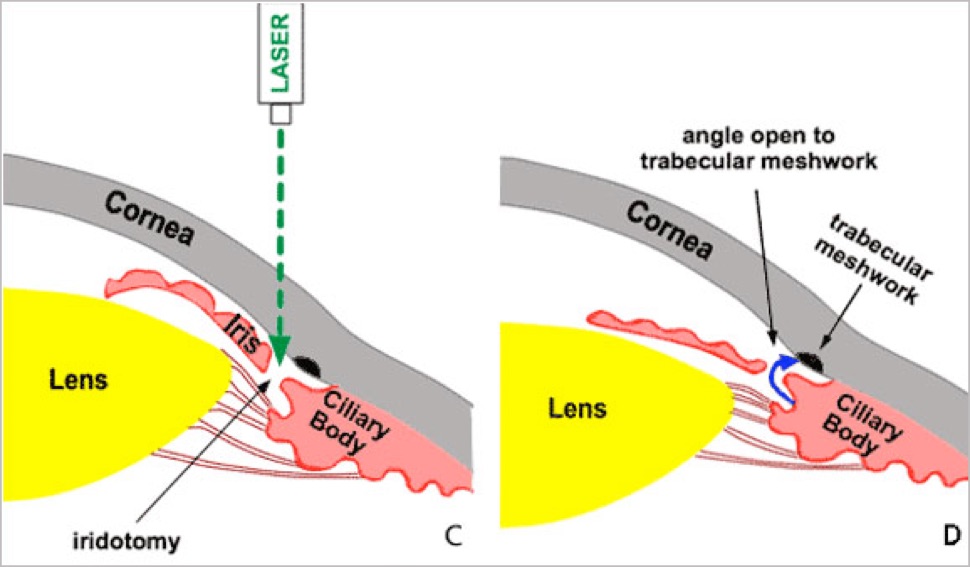
Bij afgesloten kamerhoek glaucoom is de bouw van het oog zodanig dat door de iris (het regenboogvlies) het afvoersysteem van het oog geblokkeerd kan worden, waardoor het oogvocht niet weg kan en de oogdruk stijgt. Deze vorm van glaucoom kan acuut of chronisch zijn.
De acute vorm gaat meestal gepaard met wazig zien, een rood oog, hoofdpijn, misselijkheid en braken. Deze symptomen worden veroorzaakt doordat de oogdruk zeer hoog is en een snelle behandeling is vereist om schade aan de oogzenuw te voorkomen.
De chronische vorm komt meer voor en is in een vroeg stadium goed te behandelen. Mensen die verziend zijn, met een sterke plus bril, hebben een grotere kans op deze vorm van glaucoom.
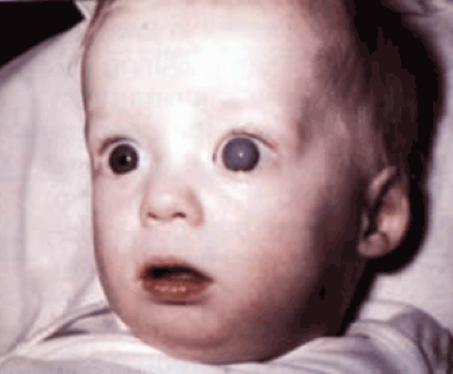
Congenitaal (aangeboren) glaucoom is zeldzaam. Er is hierbij een ontwikkelingsstoornis van het afvoersysteem van het oog. Hoe deze afwijking precies ontstaat is onbekend, maar waarschijnlijk spelen erfelijke factoren een rol.
Gezichtsveld schade
Gezichtvelddefecten worden door de hersenen netjes ingevuld
Als de ziekte niet of onvoldoende wordt behandeld zullen de gezichtsvelddefecten groter worden en kan in een laat stadium ook het scherpe zien worden aangetast.
Vaak merkt de patiënt zelf pas iets van de ziekte als het scherpe zien wordt aangetast.
Dit komt o.a. doordat de gezichtsvelddefecten zeer langzaam ontstaan en de beelden van beide ogen elkaar voor belangrijk deel overlappen.
Uiteindelijk kan glaucoom leiden tot blindheid.
Medicinale behandeling van open kamerhoek glaucoom (POAG)
Op dit moment is de enige bewezen therapie voor glaucoom het verlagen van de oogdruk. Indien de oogdruk voldoende verlaagd wordt, kan een verdere toename van de gezichtsveld defecten in de overgrote meerderheid van de gevallen worden voorkómen. Echter reeds aanwezige gezichtsvelddefecten kan men niet meer ongedaan maken. Daarom is het belangrijk dat glaucoom in een zo vroeg mogelijk stadium wordt ontdekt.
Toch worden niet alle mensen met een verhoogde oogdruk behandeld. Er zijn nl. mensen met een (matig) verhoogde oogdruk die hierdoor geen schade aan de oogzenuw oplopen (oculaire hypertensie patiënten). Een behandeling is dan overbodig, een goede controle is echter wel geboden.

Als men gaat behandelen wordt meestal eerst gekozen voor behandeling met oogdruppels.
Er zijn veel verschillende soorten oogdrukverlagende oogdruppels. De oogarts zal de soort oogdruppels zo kiezen dat een maximaal oogdrukverlagend effect wordt gekoppeld aan minimale bijwerkingen.
Het is belangrijk dat U van het oogdruppelen ( één of meerdere malen per dag) een vaste gewoonte maakt zodat geen druppels worden vergeten. De techniek van het oogdruppelen kan in het begin problemen geven.
U moet net zolang doordruppelen totdat U een druppel het oog in voelt gaan. Blijft het oogdruppelen moeilijk dan kunt U hiervoor eventueel een hulpmiddel gebruiken.
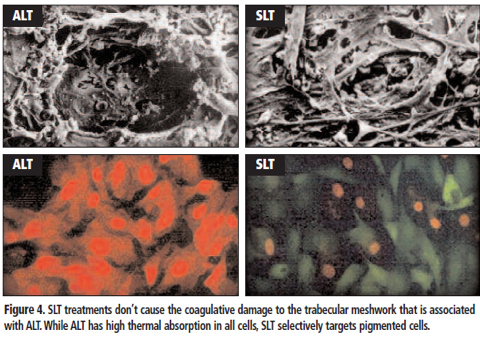
SLT laserbehandeling van open kamerhoek glaucoom (POAG)

Na verloop van jaren zet zich opnieuw pigment in het trabekelsysteem af en zal de oogdruk geleidelijk weer oplopen. In dat geval kan men met de SLT Laser eenvoudig het pigment weer verwijderen.
De SLT Laser kan na een aantal jaren herhaald worden. Er treden geen complicaties of blijvende veranderingen aan het weefsel op. Behandeling met de Ellex SLT Laser wordt nu in de meeste gevallen toegepast en bij ruim 70% lukt het een zodanige drukdaling te bereiken dat druppelen achterwege kan blijven.Door deze nieuwe laser te gebruiken worden de bijwerkingen van druppels vermeden en wordt aan het oog geen schade toegebracht.

YAG laserbehandeling van geslotenkamerhoek glaucoom
Glaucoomoperatie
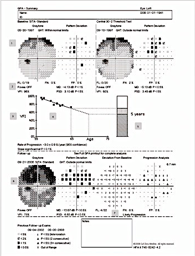
Progressie van glaucoom, gezichtsveldschade neemt toe
Brain remapping


“Stealth” oogaandoeningen: Nauwelijks klachten bij begin ernstige oogziekte
Stealth (Engels: geheim, verborgen) een verzamelnaam voor een reeks van maatregelen die als doel hebben een voertuig minder makkelijk detecteerbaar te maken.
De bekendste hiervan is het minimaliseren van de radarreflectie, maar ook technieken voor het voorkomen van visuele detectie vallen onder de noemer stealth. Stealth wordt vooral gebruikt op militaire vliegtuigen en schepen.


The silent thief of vision
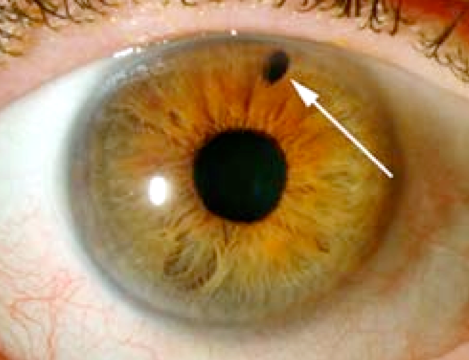
Bij geslotenkamerhoek glaucoom maakt wordt de afvoer van het oog vrij gemaakt door met de YAG-laser een klein gaatje te maken in het regenboogvlies (laser iridotomie).
Soms wordt de YAG-laserbehandeling gecombineerd met de Diodelaser.
De Diodelaser voorkomt dan dat er door de YAG-laser een bloeding in de voorste oogkamer kan onstaan.
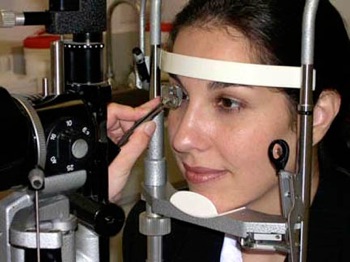
Zoals u gewend bent op de polikliniek zit u op een stoel, rust uw kin op een steun en leunt uw voorhoofd tegen een band.
Omdat er tijdens de behandeling een contactlens op uw oog wordt geplaatst, krijgt u vlak voor de behandeling oogdruppels van de oogarts om uw oog te verdoven.
Via de contactlens wordt met laserlicht een klein gaatje gemaakt in de iris, het regenboogvlies.
De laserbehandeling duurt enkele minuten. Een iridotomie is meestal vanaf de buitenkant van het oog niet zichtbaar omdat hij onder het bovenooglid valt. Na de laserbehandeling gelden geen specifieke leefregels. Ga door met de oogdruppels en eventuele tabletten die u gebruikt.

Wie kan met de SLT Laser behandeld worden?
Alleen mensen met een open kamerhoek-glaucoom kunnen met de SLT Laser behandeld worden.
Bij mensen met een nauwe kamerhoek kan het trabekelsysteem met de laser niet bereikt worden.
Bij mensen met een zeer vergevorderd glaucoom is de SLT Laser meestal ook geen goede optie.
Uw oogarts kan u vertellen of u een goede kandidaat bent voor SLT-laserbehandeling.
Zo werkt de behandeling
De behandeling met de SLT-laser, die geheel pijnloos is, gaat als volgt te werk. U krijgt eerst pupilvernauwende en verdovende oogdruppels. Daarna neemt u plaats achter de laser. De oogarts brengt een contactlens met een spiegeltje erin op uw oog aan, waarmee hij het trabekelsysteem in de hoek van de voorste oogkamer kan zien. Dan worden er ongeveer 70 laserschoten op een helft van het trabekelsysteem gezet. Het oog kan nog een paar dagen wat rood en branderig zijn en na een aantal weken wordt gecontroleerd of de behandeling voldoende effect gehad heeft.
U moet zich realiseren dat u glaucoompatiënt blijft
Dat betekent dat u halfjaarlijks uw oogdruk bij ons moet laten controleren en minstens jaarlijks het gezichtsveld. Alleen op die manier weet uw oogarts zeker dat de behaalde drukverlaging in uw geval afdoende is geweest.
Tenslotte kan ook een oogdrukverlagende operatie verricht worden. Men spreekt dan van een filtrerende operatie of trabeculectomie.
Bij deze operatie wordt een gaatje in de wand van het oog gemaakt. Het inwendige oogvocht heeft daarna een extra afvoermogelijkheid gekregen.
Wanneer tenslotte oogdruppels, tabletten, eventueel een laserbehandeling en een trabeculectomie er onvoldoende in slagen om de oogdruk zodanig te verlagen dat het gezichtsveld niet verder verslechtert, kan ook nog gekozen worden voor een glaucoomimplant.
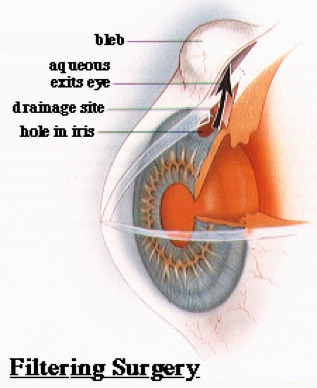
Bij een trabeculectomie wordt op de grens van het oogwit en de iris een kleine afvoer gemaakt. Deze afvoer heeft de vorm van een luikje. Het luikje wordt gemaakt in het oogwit zelf, waarna het doorzichtige bindvlies weer over het luikje wordt gehecht. Het inwendige oogvocht of kamerwater kan makkelijker weglopen via dit luikje en komt uiteindelijk in de bloedbaan terecht. Als gevolg van de ingreep vormt zich een vochtblaasje onder het bovenooglid. Als het oog eenmaal genezen is, wordt dit meestal nauwelijks meer gevoeld.
De operatie duurt ongeveer 45 minuten.
Baerveldt / AHMED / Paul implantaat
Een Baerveldt implantaat bestaat uit en buisje en een siliconen plaatje. Het buisje wordt in het oog geplaatst om het kamerwater af te voeren. Het vocht loopt via het siliconen plaatje onder het bindvlies van het oog, waar het weer in de bloedbaan wordt opgenomen. Als gevolg van de ingreep vormt zich ook een vochtblaasje onder het bovenooglid. Als het oog eenmaal genezen is, wordt dit meestal nauwelijks meer gevoeld.
De operatie duurt ongeveer een uur.
Verder kan gekozen worden voor een laserbehandeling die de afvoer van het inwendige oogvocht bevordert en daarmee de oogdruk kan verlagen.
Met de SLT Laser - Selective Laser Trabeculoplasty - worden korte pulsen hoog energetisch licht losgelaten op het trabekelsysteem.
Dit systeem bestaat uit een soort sponsachtig weefsel, waar pigmentkorrels op vastgehecht zitten. Deze korrels zijn verantwoordelijk voor het verstopt raken van het trabekelsysteem.
De AqueSys-XEN gel stent heeft de vorm van een draad en is gemaakt van een gelatineachtige stof. Dit materiaal wordt goed verdragen door het lichaam. Omdat het zacht en vervormbaar is vormt het zich goed naar het oog.
Het implantaat is ongeveer zo dun als een haar, en wordt via een klein sneetje in het hoornvlies in het oog gebracht met een injector (een soort injectiespuitje). Op de plaatjes hieronder ziet u hoe het implantaatje in het oog wordt ingebracht.
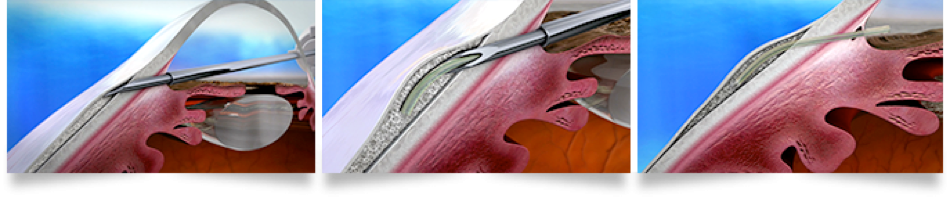
Het implantaatje voert het overtollige inwendige oogvocht (het kamerwater) af van de voorste oogkamer naar buiten.
Wel zit hierover nog het bindvlies als bedekking, zodat het implantaatje niet bloot op het oog ligt. Door het afgevoerde kamerwater vormt zich een klein filterblaasje onder het bindvlies. Net als bij de trabeculectomie word bij de operatie mitomycine-C gebruikt om dichtgroeien van het filterblaasje tegen te gaan.
De meeste glaucoompatiënten zijn zich pas in een laat stadium van de ziekte bewust van hun visuele probleem, waarschijnlijk omdat hun gezichtsvelddefecten worden opgevuld door de hersenen.
Volgens nieuwe inzichten in hoe onze hersenen werken, zorgt plasticiteit van de visuele cortex ervoor dat de hersenen kunnen reorganiseren na schade aan het netvlies of de visuele paden. Deze plasticiteit omvat activering van bestaande maar normaal gesproken ineffectieve synapsen, in een sterk georganiseerd systeem van horizontale langeafstandsverbindingen in de visuele cortex.
Normale cellen in de cortex die de laesie omringen, nemen zo de controle over de behoeftigen. Als gevolg hiervan zijn glaucoomvelddefecten waarschijnlijk verborgen in de kleuren en patronen van de omgeving, tot het punt waarop de visuele input zodanig is afgenomen dat de hersenen niet meer in staat zijn een plausibel beeld samen te stellen.
Glaucoomdefecten beginnen vaak verraderlijk aan de nasale zijde van het gezichtsveld en hun progressie is erg traag. Toch verklaart dit nauwelijks het bijna onbeperkte gebrek aan bewustzijn van de glaucoompatiënt. Nieuwe inzichten in de subjectieve perceptie van gezichtsvelddefecten kunnen dit beter verklaren. De defecten worden waarschijnlijk ingevuld door de hersenen met behulp van informatie die wordt ontvangen van het omringende netvlies, naar analogie met het invullen van de blinde vlek. Aldus worden visuele stimuli waargenomen als afkomstig uit de blinde zone (s). Als gevolg hiervan kan de glaucoompatiënt zijn visuele probleem pas in een laat stadium van de ziekte opmerken, waarbij de hersenen niet langer voldoende visuele input krijgen om een beeld samen te stellen.
Brain remapping
Lange tijd werd aangenomen dat de hersenen alleen kunnen invullen:
- aangeboren velddefecten, namelijk de blinde vlek en de angioscotomen veroorzaakt door de retinale vaten.
- velddefecten die zijn opgedaan tijdens een zogenaamde kritieke periode, vroeg in het leven, tot de leeftijd van zeven jaar
Het is echter duidelijk geworden dat het volwassen brein zich ook kan aanpassen aan verworven defecten. Dit is te danken aan de zogenaamde plasticiteit van de primaire visuele cortex van een volwassene, d.w.z. het gebied waar de visuele input voor het eerst wordt ontvangen. Deze plasticiteit omvat activering van synapsen op lange afstand tussen corticale cellen, die bij normale individuen slechts subtreshold-effecten hebben. Zodat normale cellen, in de cortex rond de laesie, de controle krijgen over de behoeftigen.
Dus, in tegenstelling tot wat lang wordt gedacht, zijn corticale kaarten in de volwassen hersenen niet vooraf bepaald. Dit geldt niet alleen voor de visuele cortex, maar ook voor andere sensorische gebieden van de volwassen cortex. Corticale kaarten kunnen bijvoorbeeld ook reorganiseren na verlies van sensorische afferente zenuwen van een ledemaat. Corticale plasticiteit stelt de hersenen niet alleen in staat zich aan te passen aan schade aan het zenuwstelsel, maar vormt ook de basis van leerprocessen.
Herindeling van de visuele cortex vindt plaats na allerlei beschadigingen aan het netvlies. Het aanmeldingsproces is waarschijnlijk verantwoordelijk voor de vertraging bij het diagnosticeren van primaire openhoekglaucoom en pigmentaire retinopathie. Verder is het nuttig bij de behandeling van verschillende netvliesaandoeningen, zoals diabetische retinopathie, omdat het ons in staat stelt uitgebreide retinale fotocoagulatie uit te voeren zonder dat de patiënt de defecten opmerkt die door de laser worden veroorzaakt. Het invulproces vindt ook plaats tijdens migraineuze aanvallen en na occipitale laesies of andere postchiasmale aandoeningen van de visuele paden.
Met deze afbeelding kunt u uw eigen corticale plasticiteit controleren. Met strikte fixatie op het witte bevestigingspunt verdwijnt het homogene grijze vierkant binnen 10 seconden en wordt het vervangen door het patroon uit de ombouw.
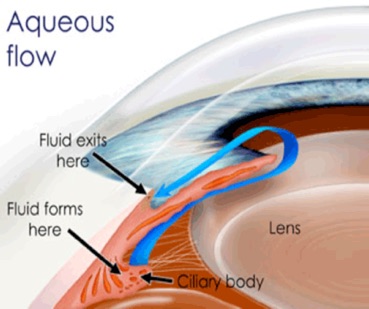
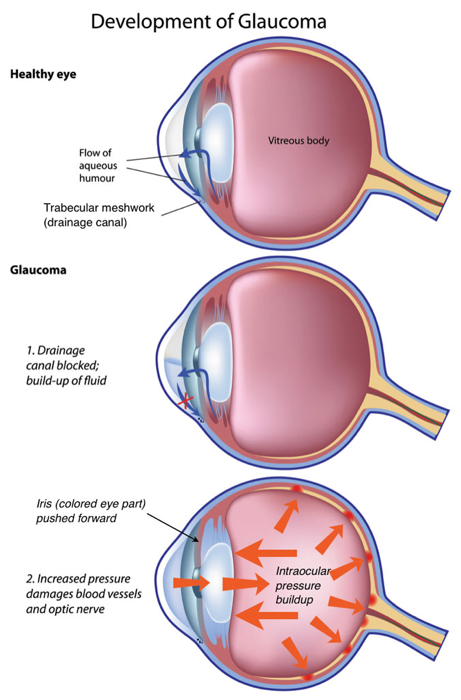
In het oog wordt inwendig oogvocht aangemaakt voor de voeding van het hoornvlies en de lens. Dit inwendig oogvocht heet kamerwater en heeft niets te maken met het uitwendige traanvocht. Het wordt aangemaakt in het straalachtig lichaam; het corpus ciliare.
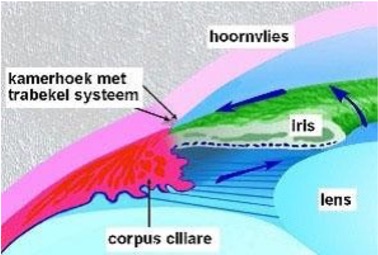
Op afbeelding ziet u hoe het kamerwater door het oog stroomt. (blauwe pijltjes).
Als dit afvoersysteem niet goed werkt, kan het kamerwater onvoldoende afgevoerd worden en neemt de druk in het oog toe.
De oogzenuw raakt daardoor langzaam maar zeker beschadigd. Uiteindelijk merkt u dit doordat er stukken uit het beeld (gezichtsveld) verdwijnen.
Bij de meest voorkomende vorm van glaucoom, het openkamerhoekglaucoom, is de afvoer wel toegankelijk maar inwendig verstopt. Bij het nauw-kamerhoekglaucoom is de afvoer door het trabekelsysteem goed, maar niet goed toegankelijk doordat de iris deze (gedeeltelijk) afsluit.
Door de laserbehandeling wordt de afvoer van het inwendige oogvocht verbeterd.
Werking van de laser
Door middel van een micropulse laserstraal wordt het gebied van het straalachtig lichaam (corpus ciliare) behandeld.
Door de laserbehandeling zal de aanmaak van het kamerwater voor een deel worden geremd. Verder wordt een deel van de uveosclerale afvoer van kamerwater bevorderd. Hierdoor zal er meer kamerwater kunnen worden afgevoerd.
Bron: https://centraal.mumc.nl/sites/central/files/laser_behandel_bij_glaucoom_patienteninformatie.pdf
AqueSys-XEN® gel stent
Transsclerale cyclolaser
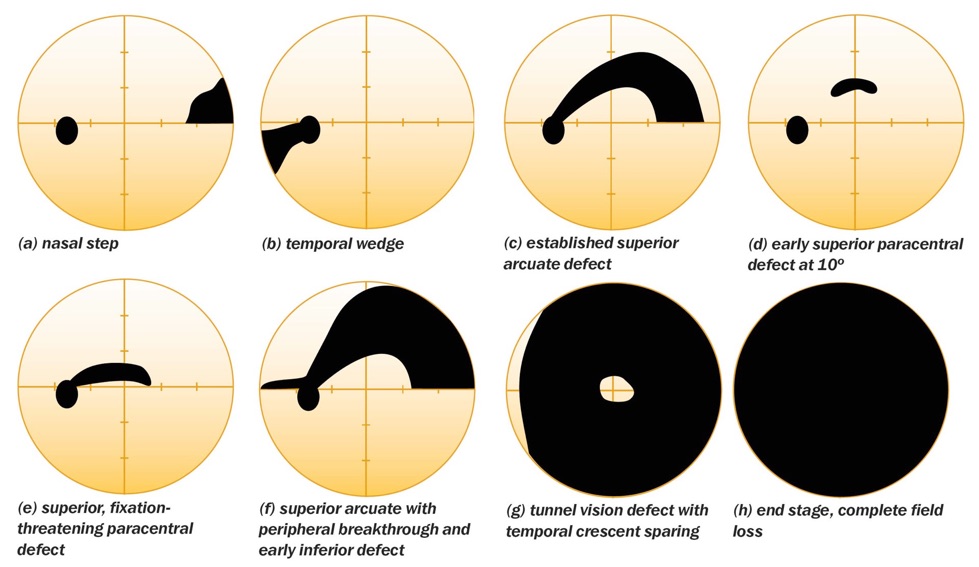
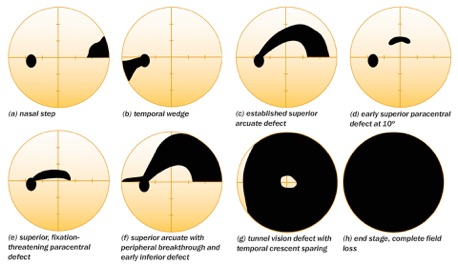
MIG: Minimal Invasive Glaucoma surgery


Oogziekenhuis Amsterdam
Eye Hospital Amsterdam